L’enfant gueri du cancer
D’après
un exposé du Dr Jean Michon
Chef du département d’Oncologie Pédiatrique de
l’Institut Curie
Président du réseau d’hématologie et d’oncologie
Pédiatrique d’Ile de France (RIFHOP)
Séance
de FMC du 16 septembre 2010
1. Genéralités
Les cancers de l’enfant présentent des caractéristiques propres qui les distinguent des tumeurs de l’adulte. Les tissus tumoraux de l’enfant présentent souvent des similitudes avec les tissus embryonnaires et fœtaux. De plus, des arrêts spontanés de la croissance tumorale sont par ailleurs observés dans certains types de tumeurs de l’enfant (hémangiomes, neuroblastomes de stade IV, résidus néphrogéniques) pouvant faire évoquer un arrêt programmé de cette croissance.
Une même tumeur maligne peut présenter des composantes pluritissulaires faisant évoquer la notion de cellules souches pluripotentes à leur origine.
Les cancers de l’enfant se développent préférentiellement au dépend d’organes ou de tissus en développement ou à forte croissance.
2. Quelques chiffres sur les cancers survenant pendant l’enfance
2.1. Epidémiologie
2.1.1. Les chiffres
Les cancers de l’enfant sont des maladies rares et ne représentent qu’un pourcent de l’ensemble des néoplasies. Cependant, chaque année environ 1 500 enfants de moins de 15 ans sont atteints par ces pathologies en France.
|
Incidence / million d’enfants <15 ans |
110 à 150 nouveaux cas |
|
Risque de survenue < 15 ans |
1/600 |
|
Risque de survenue < 25
ans |
1/285 |
|
% des décès
pédiatriques (< 15 ans) |
10 % |
|
Mortalité < 15 ans pays développés |
2ème rang après les accidents |
|
Adultes (16-44 ans)
guéris d’un cancer dans l’enfance |
1/800 |
2.1.2. Quel âge ?
Toutes les études montrent deux pics d’incidence, de la naissance à 3 ans et de 15 à 20 ans.
Les cancers de l’enfant sont en augmentation sensible, 1 à 3 % par an, dans les dernières décennies à la fois en Europe et en Amérique du Nord.
En France, la progression est forte chez les enfants de moins de 5 ans, un peu moins marquée chez ceux de 5-9 ans et chez ceux de 10-14 ans. De plus, la progression est un peu plus marquée chez les garçons dont le taux d’incidence a progressé de 1,4% par an [0,3 ; 2,6] que chez les filles dont le taux a progressé de 0,9% par an [-0,4 ; 2,2].
Ces données sont présentées sur le graphe suivant (Lancet 2004; 364: 2097–105).
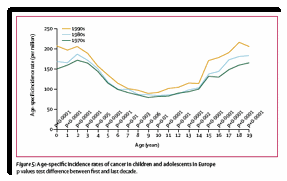 .
.
2.1.3. Quelles localisations ?
Une répartition, en termes de localisation de cancer totalement différente.
L’incidence des principales localisations à partir de 2 registres nationaux-(2000-2003) est de 1600 cas nouveaux par an, 900 cas chez les garçons et 700 cancers chez les filles.
En termes d’incidence annuelle de type de cancer, les chiffres sont les suivants :
· Hémopathies malignes : 40%
o Leucémies : 460 cas/ an, surtout lymphoblastiques affectant la lignée B
o Lymphomes : 185 cas/an (deux fois plus fréquents chez les garçons)
· Tumeurs solides
o Tumeurs système nerveux : 500 cas/an
o Tissus mous : 105 cas/an
o Neuroblastomes : 95 cas/an
o Ostéosarcomes : 85 cas/an
o Autres : 175 cas/an dont 50 rétinoblastomes
A titre d’illustration, le tableau ci-dessous présente les principaux cancers en 2003 chez les Franciliens de moins de 15 ans
|
Cancers
IDF en 2003 |
Garçons |
Filles |
|
|
Nombre total Taux standardisé pour
100 000 enfants |
N=192 16,8 |
N=135 12,3 |
|
|
Leucémies LNH Tumeurs SNC Cancers du rein Autres cancers |
23 % 17 % 16 % 9 % 35 % |
22 % 13 % 17 % 8 % 40 % |
|
L’évolution des taux d’incidence (chiffres de l’Ile de France)
Le taux d’incidence des leucémies est stable pour les deux sexes.
Les lymphomes malins sont en progression chez les garçons (+3,8% par an [0,6 à 7,2]) mais quasiment stables chez les filles (+0,6% par an [-4,4 à 5,8].
Les tumeurs du système nerveux central augmentent plus fortement chez les filles (+2,4% par an [-0,8 à 5,7]) que chez les garçons (+1,3% par an [-1,5 à 4,1]).
Le cancer du rein est en progression chez les enfants des deux sexes et chez les filles, le taux d’incidence de ce cancer dépasse celui des lymphomes non hodgkiniens depuis le début des années 90.
Les “autres sites”, qui regroupe tous les autres cancers, est également en progression notamment chez les garçons (+1,6% par an [0,4 à 2,8]).
Source: Épidémiologie des
cancers chez l’enfant de moins de 15 ans en Île-de-France - Observatoire
régional de santé d'Île-de-France (Judith Dulioust, Philippe Pépin, Isabelle
Grémy)
2.2. Quelles localisations en fonction de l’âge ?
La répartition par sous-type de tumeur en fonction des classes d’âge et présentée dans le tableau ci-dessous (Lancet 2004; 364: 2097–105).

2.3. Le pronostic
2.3.1. La mortalité
Il y a de 300 à 350 décès/an par cancer entre 0 et 15 ans. C’est la 2ème cause de mortalité entre 1 et 15ans après les accidents.
Ce taux est globalement en baisse, sauf pour les tumeurs cérébrales. Il est passé de 5,5 à 3,2 décès par an pour 100 000 enfants de moins de 15 ans entre 1981 et 2002, enregistrant une baisse annuelle moyenne de 2,6%. Cependant, depuis une dizaine d’années, ce taux est en plateau.
Les taux de mortalité chez les Franciliens âgés de moins de 15 ans est de 3,2 décès annuels pour 100 000 enfants [2,7 ; 3,6].Ce taux est de 3,4 chez les garçons [2,8 ; 4,0] et de 2,9 chez les filles [2,3 ; 3,5].
Les tumeurs du système nerveux central et les leucémies sont les principales causes de décès par tumeurs chez les moins de 15 ans. Les tumeurs du système nerveux central sont à l’origine de près d’un tiers des décès par tumeur chez l’enfant.
2.3.2. La survie
La survie globale est passée, pour la période 1987-1992 de 71 à 77 % pour la période 1996-1999. La survie à dix ans par localisation est la suivante chez les enfants de moins de 15 ans :
· Hémopathies malignes
o Leucémies : 71 % (LAM : 50 %)
o Lymphomes : 87 % (NHL : 75 %)
· Tumeurs solides
o SNC : 61 % (de 43 à 75 %)
o SNS : 68 %
o Tissus mous : 65 %
o Neuroblastomes : 86 %
o Ostéosarcomes : 64 %
o Rétinoblastomes : 97 %
Le taux de décès iatrogènes précoces (<5ans) est, lui aussi, en baisse passant de 8 % en 1987 à 4 % en 1999.
Ces chiffres doivent être nuancés car s’il y 90% des survivants à 5 ans guéris, le risque pour ces enfants de développer un second cancer dans les 25 ans est multiplié par de 4 à 6 fois.
Bien qu’il n’y ait pas de risque accru de malformations ou cancers à la génération suivante, il existe un risque supérieur dans la fratrie, surtout pour les leucémies précoces
2.3.3. Des inégalités persistent…
Enfin, il y a plus de survivants dans les pays plus avancés au plan économique, comme le montre les courbes suivantes (Lancet 2004; 364: 2097–105).

3. Plus de survivants : enjeux sur des organes en croissance
3.1. Le contexte
L’amélioration du taux de guérison des patients atteints de cancer dans l’enfance implique que de plus en plus de patients considérés comme guéris doivent être pris en charge en médecine d’adulte, souvent en médecine interne, pour surveillance, prise en charge de séquelles, ou pour des problèmes de santé intercurrents. Au moins un jeune adulte de 21 ans sur 1000 est un survivant de cancer de l’enfance! La résultante est qu’il faut poursuivre l’amélioration de la survie et limiter la toxicité des traitements.
3.2. Intérêt d'un suivi à long terme
Le suivi de ces anciens malades comporte des examens de surveillance de la maladie, qui s’espacent avec le temps qui passe après l’arrêt du traitement, des examens de surveillance des éventuelles séquelles physiques et physiologiques (croissance, audition, apprentissages…) et une détection des éventuelles conséquences psychosociales de la maladie, parfois tardives. Enfin, il est utile, chez l’ancien malade devenu jeune adulte, de reprendre toute son histoire avant de lui donner les conseils de surveillance à long terme, et d’hygiène de vie.
Le suivi à long terme, alors que les patients sont souvent considérés comme guéris, a plusieurs objectifs.
· L'un d'eux consiste à dépister une éventuelle récidive tardive de la maladie. Même si les rechutes sont rares après ce délai, elles expliquent 75 % des décès survenant 5 à 10 ans après le diagnostic et 35 % des décès après 10 ans de recul.
· L’autre est la détection de la survenue éventuelle d'effets secondaires tardifs après les traitements.
3.3. Les séquelles les plus fréquentes
Les plus fréquentes, sont de nature endocrinienne, déficit en hormone de croissance, hypothyroïdie, déficit gonadique. Ensuite, on retrouve
· Des séquelles orthopédiques pour les patients traités pour tumeurs osseuses ou neuroblastomes (cyphoscoliose, amyotrophie, ankyloses, inégalité de longueur des membres inférieurs, …)
· Des séquelles neurologiques ou psychiatriques, parfois associées
· Des séquelles cardiaques (myocardiopathies post-anthracyclines)
· Des seconds cancers
3.4. La chimiothérapie
3.4.1. Les anthracyclines & le coeur
La famille
Cette famille de substances intercalantes comprend la daunorubicine (Cérubidine/Daunoxome™), Doxorubicine/adriamycine (Adriblastine™, Caelyx™), épirubicine (Farmorubicine™), idarubicine (Zavedos™), pirarubicine (Théprubicine™) et les anthracènediones, mitoxantrone (Novantrone™)
La toxicité à long terme
Toute cette famille de médicaments est associée à une toxicité cardiaque dose-dépendante dès la première administration en raison d’une raréfaction des fibres myocardiques qu’elle induit.
3.4.2. Les alkylants
La famille
Les agents alkylants forment, après métabolisation et formation d'ions carbonium très réactifs, des liaisons covalentes avec les acides nucléiques.
Cette famille comprend
· Les moutardes azotées, mechloréthamine (Caryolysine™), cyclophosphamide (Endoxan™), ifosfamide (Holoxan™), melphalan (Alkéran™), chlorambucil (Chloraminophène™), l'hexaméthylmélamine (Hexastat™), le busulfan (Myléran™) ou la dacarbazine (Déticène™) ou la procarbazine (Natulan™)
· Les nitroso-urées, comme la lomustine
Les effets secondaires à long terme
Ils sont responsables d’une diminution de la fertilité presque constante et augmente le risque de leucémies secondaires
3.4.3. L’étoposide
Il bloque la synthèse de la chaîne ADN par inhibition des topoisomérases II, mais aussi par un blocage fonctionnel des mitochondries.
Il est associé à un risque de leucémies secondaires.
3.5. La radiothérapie
3.5.1. L’Irradiation du SNC
Le contexte
La toxicité radio-induite du système nerveux central est expliquée selon deux modèles physiopathologiques : l’hypothèse parenchymateuse (absence de régénération des oligodendrocytes et une démyélinisation de la substance blanche) et l’hypothèse vasculaire (dommages vasculaires radio-induits responsables d’une ischémie et donc d’une nécrose secondaire de la substance blanche
Le système nerveux central est un tissu à faible renouvellement cellulaire. Dans les tissus à faible taux de prolifération, le principal mécanisme de lutte contre les dommages radio-induits est la réparation des lésions de l’ADN. Contrairement aux tissus à renouvellement rapide, le mécanisme de repopulation pendant l’irradiation est peu important, il survient après une longue période de latence. Cela explique pourquoi des conséquences tissulaires sont observées des mois ou des années après la radiothérapie, lorsque les cellules se différencient et meurent lors de leur division cellulaire.
La toxicité limitante de l’irradiation cérébrale est sa neurotoxicité tardive, qui peut être responsable d’une dégradation neurocognitive, d’une nécrose cérébrale, d’une leucoencéphalopathie ou d’atteintes vasculaires.
Les troubles endocriniens
Le système hypothalamo-hypophysaire peut être atteint de façon transitoire ou définitive au cours d’irradiations cérébrales ou portant sur la base du crâne. Ces atteintes portent essentiellement sur l’hormone de croissance. Lorsque le déficit est profond, il est à l’ origine d’un trouble de croissance s’accentuant avec le temps s’il n’est pas corrige.
Les troubles neuro-cognitives
Ce sont des dégradations des fonctions supérieures constatées par rapport à une population de sujets sains. Cette dégradation se manifeste de façon variable selon les individus par des troubles de l’attention, de la mémoire, de la motricité ou un ralentissement psychomoteur. Chez les enfants, la toxicité neurologique tardive radio-induite est dose-dépendante et d’autant plus sévère que la radiothérapie est délivrée avant cinq ans, quand les tissus nerveux sont encore en cours de développement
3.5.2. l’Irradiation en général
Elle est responsable de seconds cancers. Il peut s’agir de tumeurs osseuses dans le cas de rétinoblastome ou de tumeur Ewing.
Dans le cas d’irradiation thoracique (maladie de Hodgkin), il existe une atteinte des bourgeons mammaires et une augmentation du risque de cancer du sein. Elle est fonction de la dose reçue. Dans l’étude EURO2K, 57 cancers du sein ont été observés chez 1871 survivantes à 5 ans d’un cancer solide de l’enfant.
3.6. Les complications cardiAques
Les pathologies cardiovasculaires sont les causes non cancéreuses les plus fréquentes à très long terme après traitement d’un cancer de l’enfant. Le risque de décès global est huit fois plus élevé que dans la population générale.
Le risque de décès dû aux maladies cardiaques augmente avec, la dose d’anthracyclines, et l’administration des agents alkylants et/ou de vinca alcaloïdes.
De même, ce risque augmente fortement avec la dose de rayonnement reçu au cœur ; il est 14,5 (95 % IC : 2–291) fois plus élevé chez les patients ayant reçu une dose au cœur entre 5 et 15 Gy par rapport aux patients n’ayant pas été exposés.
La radiothérapie augmente le risque de décès par maladies vasculaires, en particulier lorsque le cerveau a reçu des hautes doses de rayonnement.
3.7. Les autres complications
Les problèmes post-chirurgicaux et post-tumoraux, soit de type neurologique soit de type orthopédique sont à prendre en compte et à suivre.
3.8. quid de la guérison psychique du cancer ?
Le cancer impose aux enfants un traumatisme psychique énorme qui nécessite sa prise en compte par l’ensemble de l’équipe soignante, mais également des soins psychiques spécialisés, parfois brefs, parfois au long cours.
L’intervention psychiatrique évalue les défenses psychiques de l’enfant, ses angoisses, d’éventuels symptômes dépressifs, mais également la survenue de difficultés scolaires et de difficultés de communication entre les différents membres de la famille (parents, enfant, fratrie).
Il n’est pas rare que l’équilibre affectif du couple parental soit mis à mal et que les membres de la fratrie du malade, laissée pour compte, aillent mal.
4. Conclusion
Les axes suivis pour améliorer la quantité et la qualité de la survie sont les suivants :
· Amélioration de la documentation des sous-types des maladies, comme pour le neuroblastome
o « Désescalade » pour les meilleurs cas sur la base d’un diagnostic moléculaire précoce
o « Escalader » pour les moins bon cas (signature génomique : quasi au point)
·
Explorer, comme en oncologie
adulte, les voies de signalisation pour cibler les cellules tumorales
Annexe I
|
Organes |
Agents en cause |
Facteurs favorisants |
|
|
Cœur |
Cardiomyopathie congestive |
Anthracyclines, cyclophosphamide Radiothérapie médiastin |
Dose cumulative élevée, jeune âge |
|
Poumons |
Fibrose |
Bléomycine, busulfan, BCNU Radiothérapie |
Dose cumulative élevée |
|
Rein |
Tubulopathie, HTA, insuffisance rénale |
Radiothérapie Ifosfamide, cisplatine |
Rein unique ou néphrectomie, autres |
|
Vessie |
Fibrose |
Cyclophosphamide, ifosfamide Radiothérapie |
médicaments néphrotoxiques |
|
Gonades |
Hypogonadisme |
Alkylants |
Plus important chez les garçons, dose élevée |
|
Ménopause précoce chez les femmes,
hypofertilité |
Radiothérapie (gonades et/ou encéphale) |
|
|
|
Puberté, croissance staturo-pondérale |
Puberté précoce |
Radiothérapie encéphale |
Jeune âge |
|
Corticothérapie |
|
||
|
Thyroïde |
Hypo- ou hyperthyroïdie |
Radiothérapie |
|
|
Appareil
locomoteur |
Chirurgie |
||
|
Déformations musculo-squellettiques |
Radiothérapie |
|
|
|
Ostéopénie |
Corticothérapie |
|
|
|
Nécrose aseptique |
|
|
|
|
SNC |
Troubles cognitifs |
Radiothérapie encéphale |
Dose élevée et jeune âge |
|
SNP |
Neuropathies sensitives |
Cisplatine |
Dose dépendant |
|
|
Déficit auditif |
|
|
|
Yeux |
Cataracte |
Radiothérapie Corticothérapie Busulfan |
|
Annexe II
Réseau d'Ile-de-France d'Hématologie-Oncologie Pédiatrique (RIFHOP) Présentation
ONCORIF est le réseau régional de cancérologie d’Île-de-France créé en 2006.
Il fédère l’ensemble des acteurs de la cancérologie en Île-de-France dans le but de favoriser une prise en charge du cancer de qualité, globale et homogène dans la région.
Il associe les réseaux de cancérologie, les réseaux de soins palliatifs, les fédérations hospitalières, les centres franciliens de lutte contre le cancer, l'AP-HP, les médecins libéraux (URML) et les usagers (CISS).
Missions
ONCORIF a un rôle transversal de coordination, de valorisation et mise en cohérence des actions, de recueil d’informations et de centre de ressources :
Il fédère l’action des réseaux territoriaux et thématiques grâce à des actions de communication, de mise à disposition de ressources et de partage d'expériences entre réseaux,
Il diffuse les réalisations faites par ces réseaux : fiches médicaments, guides…
Il rassemble des informations pratiques sur la cancérologie francilienne : liste des Centres de Coordination en Cancérologie (3C), des réunions de concertation pluridisciplinaire (RCP), des formations, etc...
Il produit des ressources et des outils de communication communs : référentiels, DCC, site Internet…
Il est financé par la Mission Régionale de Santé (MRS) et soumis aux recommandations de l’Institut National du Cancer.
Coordonnées
ONCORIF
3/5 rue de Metz - 75010 Paris
Tél : 01 48 01 90 20
Fax : 01 48 01 98 30
E-mail : contact@oncorif.fr